人工関節センター
人工関節センターについて
兵庫県立リハビリテーション中央病院では、核となる病院機能のひとつとして「人工関節センター」を設置し、下記のとおり専門的な治療とリハビリテーションに積極的に取り組んでいます。
担当医師
| 責任者 | 整形外科部長 北川 篤 |
|---|---|
| 膝関節 グループ | 整形外科部長(リーダー) 北川 篤 |
| 股関節 グループ |
整形外科部長(リーダー) 島 直子 | 整形外科医長 羽田 勝彦 |
人工関節について
人工関節とは、関節に発生した疾患等により、傷ついた関節の代替として働く、特殊な金属やプラスチック(高分子量ポリエチレン)、セラミックなどで作られた人工関節部品のことをいいます。
当院では、主に、膝関節と股関節の疾患に対して、人工関節へ置き換える手術を行っています。この手術の特徴として、膝や股関節の痛み、変形やリウマチなど関節の病気に対して実施することで、痛みを取る効果が高いことが挙げられます。

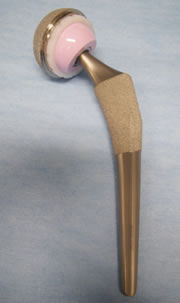
人工関節置換術について
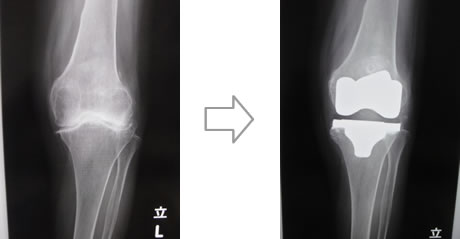
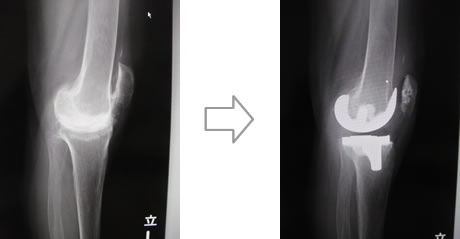
人工膝関節には膝の関節面全てを置換する全人工膝関節と、ダメージが軽度な場合に膝の関節面の一部を置換する片側人工膝関節の2種類があります。どちらの手術が適応になるかは、変形の程度だけでなく、靭帯バランス等の評価が必要となります。インプラントの素材は高分子量ポリエチレンおよびチタン合金、コバルトクロム合金等の金属が主体ですが、金属アレルギーを認める場合にはセラミック製のものを使用することもあります。ポリエチレンも以前と比較してより摩耗の少ないよう処理を行ったものを使用し、耐久性も高くなっています。
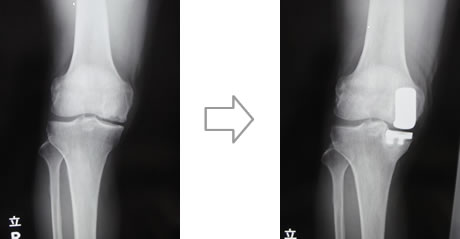
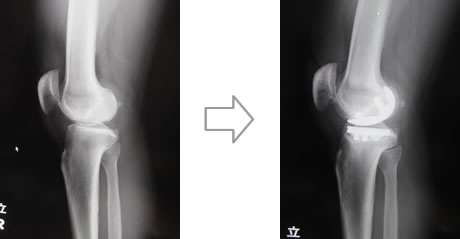
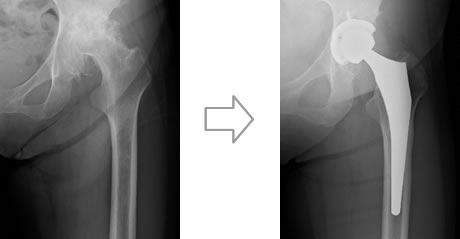
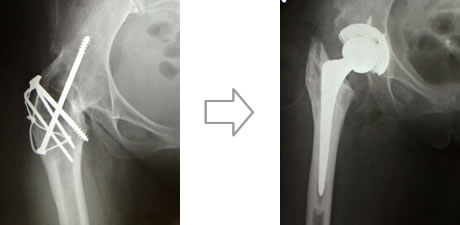
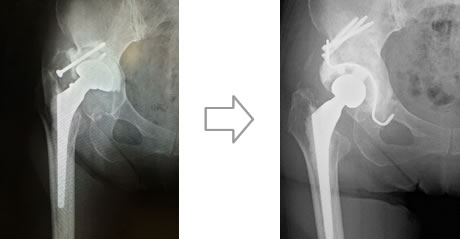
人工股関節置換術は、傷ついた股関節の損傷面を取り除いて人工関節に置換します。この手術により、股関節痛がなく、正常な歩行能力や生活に必要充分な関節可動域が得られます。人工膝関節と同様、人工股関節もチタン合金やコバルトクロム合金などの特殊な金属、高分子量ポリエチレン、セラミックなどで作られており、高い信頼性と耐久性を備えています。大腿骨(ステム)と骨頭(ボール)、骨盤の臼蓋(ソケット)と関節軟骨(ライナー)の部品が組み合わさって人工関節が構成されます。
適応疾患について
痛みが強く、保存的加療(内服、外用薬、ブロック注射、リハビリなど)で効果がない方が人工関節置換術の適応となります。
膝関節の場合は、障害が高度で関節破壊、不安定性、拘縮が伴う症例です。対象疾患としては、変形性膝関節症、関節リウマチ、大腿骨、脛骨の壊死症等です。
股関節では変形性股関節症、大腿骨頭壊死症、関節リウマチなどによる障害が適応となります。また、人工股関節のゆるみや感染に対しては、新しい人工股関節に入れ替える再置換術なども行っています。
人工関節センターでの診療について
人工関節センターでの受診を希望される場合は、原則として地域の医療機関(かかりつけ医)からの紹介状が必要です。
初めて受診を希望される患者さんは、初診受付と同様、かかりつけ医から当院の地域医療連携室を通じて予約をお取りいただきますようお願いします。
人工関節センターの専門外来は、月曜日、水曜日及び木曜日の整形外科外来にて診察を行います。
治療の流れ(初診→入院→手術→退院)について
※画像をクリックすると別の画面で開きます。

- 初診(外来)
- 手術の前に必要な検査を行い、全身状態のチェックを行います。術前に下肢血管エコーを行うために、ほかの病院を受診していただくこともあります。
手術を受けられる体調であることが確認されたら、入院のための準備品などの説明を受けていただきます。 - 入院
- 病院から連絡のあった日に入院していただきます。入院後担当医の診察、担当セラピストの診察・評価があります。
貧血のない方は、輸血による合併症のリスクを避けるため自分の血液を前もって採血して、手術まで保管しておく場合があります。 - 手術
- 手術前日に、腕に小さなチューブ(静脈ライン)を挿入します。このチューブは、手術中に抗生物質やその他の薬を投与するために使います。当日は手術用の着衣に着がえて手術室に入ります。手術室への入室から病棟への帰室までの目安は概ね2時間から3時間程度で、個々の状況によって変わります。
- 術後
- 術後は観察室に入り、術後の状態を詳細にチェックします。麻酔が覚めてくると、ゆっくりと意識が回復してきます。看護師が適宜、血圧や体温、足の動きなどをチェックします。
また、手術直後の痛みを取り除くため、痛み止めのくすりや症状によっては麻薬を使用します。
手術翌日から、可能な患者さんは立位歩行を行います。立位歩行が困難な患者さんは、車いすを使用します。翌日から関節可動域訓練、筋力訓練、歩行訓練などのリハビリテーションを開始します。 - 退院
- 回復が十分であると医師が判断したら、まもなく退院することができます。
具体的には、安定した歩行・階段昇降ができ、トイレ・入浴などをご自身ひとりでできるようになることが退院の条件となります。退院の前に自宅に外泊をしていただき、実際の生活の中で困った点などを教えていただいて、退院までに改善を図ります。
なお、患者さん個々の生活環境やニーズに応じて、早期退院、あるいは、少し時間を掛け、しっかりリハビリテーションをしてからの退院を目標とすることも可能ですので、手術が決まったら、予めご要望をお聞かせください。
「動画で学ぶ」健康講座
股関節の痛みでお悩みの方へ
股関節は上半身と下半身の「要」となる大切な関節です。いつまでも健康で歩き続けるため、痛みの原因や治療法について知ってみませんか?
股関節の痛み~原因と対処法~(島直子先生)
人工関節に関連する医療・福祉制度について(羽田勝彦先生)
リハビリテーションについて
人工関節置換術後のリハビリテーションは、疼痛の緩和、関節可動域の改善、筋力増強、適切な関節運動の再獲得などを実施します。これらを実施することで、歩行能力や日常生活での動作を改善し、毎日を快適に生活できるようにすることが、リハビリテーションの目標です。
このため当院では、手術前から身体機能(関節可動域、筋力、歩行能力等)の評価を行います。手術後は、手術別クリティカルパスを基本に、術後翌日からリハビリテーションを実施しています。患者さんの状態に合わせ、平行棒や歩行器、杖などを用いて段階的な歩行練習を行います。また、歩行能力の再獲得だけでなく、床からの立ち上がりや入浴動作などの日常生活動作の練習も行います。患者さんの多くは、これまでの痛みによる影響などで、歩行姿勢も悪くなっている場合も多く、手術により疼痛が緩和しても、その姿勢が習慣化してしまう方も少なくありません。このような患者さんに対しても、歩行姿勢の改善も含めアプローチをさせていただいています。
リハビリテーションを実施するセラピスト(理学療法士等)は担当制とし、各担当患者さんの状態把握を十分にできる体制をとっています。それぞれの患者さんに合わせた、生活活動の支援を実践しています。